脑出血已经非常凶险,更何况是一位临盆在即的二胎妈妈!南方医科大学第三附属医院“国家高级卒中中心”联合多学科,在最短的时间迅速会诊、制定救治方案并“接力”手术,最终救回处于危险边缘的产妇与胎儿。
孕35周的小金上周日上午突然头晕,并且逐渐加重,打电话给丈夫让他尽快赶回。小金丈夫一小时回到家后发现她已经晕倒在地,意识不清,四肢无力。马上打120,在中午12:50分送到南方医科大学第三附属医院急诊科,当时已经是浅昏迷状态。医生初步诊断是急性脑卒中,立即开通急诊绿色通道,启动院内MDT,紧急完善CT提示脑出血,梗阻性脑积水。时间不等人,一旦脑部出血量增多,产妇面临生命危险,腹中胎儿都可能保不住了。
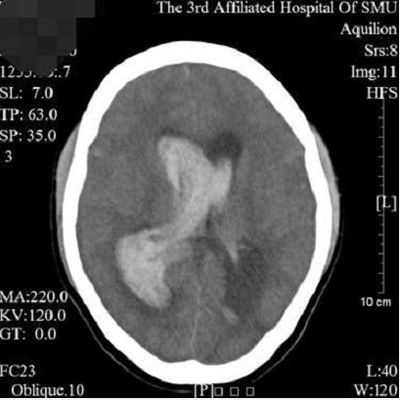
入院CT提示脑出血
先处理脑出血还是先生产?手术该怎么做?南医三院“国家高级卒中中心”救治小组考虑到患者的特殊情况,立即集合神经外科(神经介入)、产科、神经内科、急诊科、影像科、麻醉科、ICU等科室专家紧急会诊。
综合患者情况,颅内出血起源于脑室旁,破入脑室系统,考虑血管畸形或烟雾病可能性大,需进一步行血管相关检查,进一步明确诊治。但是脑血管造影的射线和造影剂可能会影响孩子的健康,术中必须使用的抗凝药物也不利于产妇生产时的止血处理。患者已经昏迷,在这样紧急的情况下,继续妊娠不仅会对大人的身体造成严重负担,胎儿的性命也难保。经过多学科紧急讨论后,先进行剖宫产手术再做脑血管造影,必要时进行介入手术的方案为最佳。
告知家属患者病情并沟通后家属同意手术,与此同时完善相关检查后,产妇立即被送进手术室麻醉,在气管插管全麻下行“子宫下段剖宫产术”。14:05分胎儿顺利出生,立刻被送入新生儿监护室观察治疗。
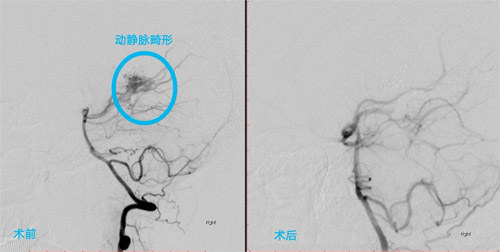
脑血管造影术前术后对比图
剖宫产手术顺利完成后,神经外科医生们随即将患者转入复合手术室,进行脑血管造影,发现患者还存在脑动静脉畸形的情况,再加上出血量大,手术难度骤然增加数倍。稍有不慎就会造成无法挽回的后果,刚出生的小孩就面临母子分离的痛苦,手术治疗对主刀医生的技术水平和心理素质都是极大的考验。
凭借着丰富的经验,南医三院神经外科陈锦华医生带领卒中救治小组成员们判断出动静脉畸形的供血及引流血管,迅速又准确地进行右侧脑室三角部旁动静脉畸形栓塞术、左侧脑室外引流术,终于将小金从危险边缘拽了回来,医生们也松了一口气。
术后予以抗感染、维持水电解质平衡对症处理、病情逐渐稳定。经过一段时间的观察与治疗,目前,小金和孩子均已顺利出院。
“像小金这样的患者大多发病突然、进展快,初期主要表现为头痛,逐渐发展为意识不清或昏迷,若患者本人及家属不重视,还会延误诊治,更加危险。”南医三院神经外科主任黄理金提醒,孕妇突然头痛、呕吐要警惕。女性在妊娠期间,尤其是妊娠中晚期,由于血容量增加、血液黏稠度变高、高龄等多方面因素的影响,相比于非妊娠期间,更容易发生脑血管意外。这次的患者小金就属于典型的妊娠合并脑血管病情况。
黄理金主任表示,妊娠期间,女性应该根据产科医生的建议,定期产检,适时监测胎心,保持血压稳定,还要注意调节情绪,切勿情绪波动过大。如果出现头晕、头痛的症状,最好及时到正规医院的神经外科就诊,明确病因。
脑卒中可防可治,南医三院“国家高级卒中中心”在救治复杂疑难卒中患者、开展急性脑梗死静脉溶栓,血管内介入取栓治疗等方面有丰富的临床经验。多学科协作卒中小组为突发脑血管病患者提供更快速、准确的诊断,制定最佳治疗方案,降低卒中预后的致残及致死率,为患者的健康保驾护航。(通讯员:孙健、陈晓霖)
按疾病找